| 步步驚心版四肢麻木,以為是糖尿病併發症,真相意外!
|
|||||||||||||||||||||
步步驚心版四肢麻木,以為是糖尿病併發症,真相意外!
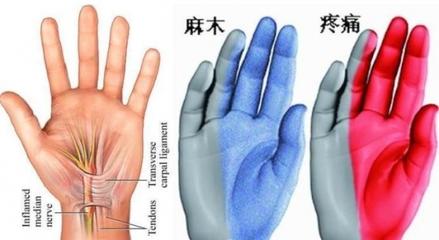
張某,女,52歲,因反覆四肢麻木3月入院。細心的門診醫生為張某測了一個空腹血糖,發現數值竟高達15mmol/L。隨後張某在醫生的建議下選擇了住院。 作為主管醫生,在得知血糖的數值時,四肢麻木,讓我一下子想起了糖尿病的一種常見併發症,那就是糖尿病周圍神經病變。 第一,糖尿病的診斷標準是什麼? 要具備糖尿病症狀,我們常說的經典症狀即是「三多一少」,所謂三多就是多飲多尿多食,所謂一少就是體重減少。
對血糖數值有一定要求,空腹血糖≥7mmol/L(126mg/dl),任意時間血漿葡萄糖或OGTT2h血糖≥11.1mmol/L(200mg/dl)。 回頭來看張某的血糖數值,進院後,我們複查了一次空腹血糖,為14.8mmol/L,早、中、晚餐後2小時血糖均超過了13mmol/L以上,再加上張某還是有典型的三多一少症狀,在排除了1型糖尿病之後,我們明確為「2型糖尿病」。 第二,糖尿病的併發症是什麼? 其他結果顯示,糖化血紅蛋白升高,胸片正常,腹部彩超提示肝囊腫,腎功能損害,血常規有紅細胞和血紅蛋白減少,血脂輕度異常,肌電圖示四肢周圍神經傳導速度減慢,至於腫瘤標誌物,肝功能,心肌酶,甲狀腺功能,凝血功能均正常…… 張某腎功能異常,尿素氮和肌酐均有升高,輕度貧血,我們隨後完善了24小時尿蛋白定量,顯示超標,這提示著糖尿病已經導致了腎功能損害。 其次是肌電圖檢查,四肢周圍神經傳導速度均減慢,這提示著糖尿病周圍神經病變,糖尿病周圍神經病變的症狀,臨床呈對稱性疼痛和感覺異常,下肢症狀較上肢多見。感覺異常表現有麻木、蟻走、蟲爬、發熱、觸電樣感覺。
針對糖尿病和併發症的治療隨即展開了,降糖、營養神經、護腎等對症治療一周後,患者血糖降至正常範圍,但四肢麻木的症狀並沒有得到改善。 雖然糖尿病周圍神經病變是無法治癒的,但像張某這樣,治療後症狀非但沒有減輕,反而越來越嚴重的,還真是少見。
請科主任查房後,科主任皺著眉頭說了一句,還需要排除一下其他的疾病。 好吧,讓我們再來回顧一下糖尿病周圍神經病變(DPN)的診斷標準。 明確的糖尿病病史或至少有糖代謝異常的證據。
在診斷糖尿病時或之後出現的神經病變。臨床症狀和體徵與DPN的表現相符。以下5項檢查中如果有2項或2項以上異常則考慮DPN可能:a. 溫度覺異常;b. 尼龍絲檢查,足部感覺減退或消失;c. 振動覺異常;d. 踝反射消失;e.神經傳導速度有2項或2項以上減慢排除其他病變如頸腰椎病變(神經根壓迫、椎管狹窄、頸腰椎退行性變)、腦梗塞、格林-巴利綜合徵、嚴重動靜脈血管病變(靜脈栓塞、淋巴管炎)等。 第三,其他導致四肢麻木的疾病? 頸腰椎病變呢?於是我們針對這方面做了頸椎和腰椎的核磁共振檢查,結果顯示,並沒有明顯的神經根壓迫、椎管狹窄、頸腰椎退行性變。 神經系統疾病所致?比如腦血管疾病,格林-巴利綜合徵,癲癇發作,無菌性腦膜炎等。
完善頭部檢查後,我們請了神經內科會診,同樣排除了這些疾病可能。 血管病變所致?嚴重動靜脈血管病變(靜脈栓塞、淋巴管炎)等。我們通過對患者的四肢動靜脈血管進行彩超掃描,並沒有發現類似情況。
通過排除法,診斷糖尿病周圍神經病變,應該沒有什麼異議,但另一方面,患者每天還是喊四肢麻木,並表示症狀加重,住院一周了,沒有絲毫緩解。 作為主管醫生,我開始有點焦頭爛額,於是再次複查了一些指標,結果顯示,患者的腎功能,進一步惡化了,而血液系統,竟出現了白細胞,紅細胞和血小板的減少。
看來,張某的病情遠沒有2型糖尿病那麼簡單。 第四,誰才是真正的幕後真兇? 我們立刻展開了全院內科大會診,來自各個專科的專家,的確給我們上了精彩的一課,通過對張某更加細緻的問診和體格檢查,我竟然發現,有一些細節完全被我忽略了。 其中一個細節就是眼乾,張某住院後,只是說自己口乾,糖尿病患者口乾是一種很普遍現象,因為口乾,才會多飲,多飲後多尿,這些症狀都是有聯繫的,所以當時我並沒有多想,而事實情況是,張某的口乾症狀非常明顯,這遠比糖尿病引起的口乾嚴重,而且不但有口乾,還伴有眼乾,用張某的話說,很多次難受的,想哭都沒有眼淚。 討論會上大家各抒己見,患者病程只有三個月,一般糖尿病導致的周圍神經病變,病程都要在兩年甚至更長的時間,所以單純用糖尿病來解釋周圍神經病變,有點牽強。 其次,最重要的一點,患者目前嚴重的口乾、眼乾,且合併多系統損害,比如腎臟,神經系統,血液系統,那麼一定要排除風濕免疫疾病。 真的是它嗎?我不敢相信。 抽血結果很快出來了,結果顯示患者自身抗體,抗SSA和抗SSB均為陽性。再加上患者的一系列症狀,我們似乎離真兇越來越近了。 接下來,我們請眼科會診,排除了糖尿病視網膜病變,為患者完善了角膜染色,顯示陽性,下唇腺病理顯示淋巴細胞灶≥1(指4mm2組織內至少有50個淋巴細胞聚集於唇腺間質者為一個灶),再加上患者明顯口乾眼乾症狀,診斷為原發乾燥綜合徵。 原發性乾燥綜合徵(SS)是一種自身免疫性疾病,典型的臨床表現為口、眼乾燥,並可累及腎、肺、神經系統、消化系統等多個系統,引起的全身器官受累。由於本病的臨床表現多樣化,易被忽視或誤診。一部分病人,尤其是年輕女性,在疾病早期無明顯症狀,同時一部分老年女性,並沒認識到口、眼乾也是一種病。 臨床上,SS累及神經系統者約為5%,以周圍神經損害較為多見,可表現為腦神經損害的症狀,以三叉神經損害較多見,表現為一側或雙側的面部麻木和感覺減退,可出現周圍性面癱、動眼神經癱瘓、嗅覺消失及瞳孔不等大等表現。脊神經損害可表現為多發性周圍神經病、多發性單神經炎,以感覺性周圍神經病多見,表現為四肢對稱性手套襪樣感覺減退,伴有麻木針刺感,下肢症狀較上肢出現早而重;或受損神經分布區的麻木和感覺異常,可伴有運動異常。肌電圖呈失神經性改變,運動和感覺神經傳導速度減慢。 研究發現,SS合併神經系統損害,可能與血管炎有關,血管炎引起的缺血是導致神經損害的主要原因。在合併周圍神經損害的SS中,周圍神經活檢或屍檢已證實有急性或慢性血管炎和(或)血管周圍炎,有髓纖維消失,神經外膜的小動脈有血管炎性改變,血管壁破壞、管腔明顯狹窄或閉塞;SS合併神經系統損害可能與炎性細胞浸潤有關,腦實質或周圍神經鞘膜中的慢性炎性細胞浸潤,可能是造成神經損害的病因。可能存在抗神經自身抗體,與SS的中樞神經系統損害有關,並認為由免疫異常所激發的腦血管痙攣,也可能是造成中樞神經系統損害的一過性單一或多灶性症狀的原因。 明確病因後,患者轉至風濕免疫科,通過系統性治療,四肢麻木的症狀終於有所緩解。
|


 |
|
| 轉發 分享 是一種境界 |
你有什麼想法嗎?? 快留言!! |
| Facebook 粉絲 留言版 |
|
1028人都推薦這個。
|